zondag 19 februari 2012
Onderzoekers over publicatiedruk.

Volgens Medisch dossier van mei wordt er in de medische wetenschap op grote schaal gefraudeerd. Zo'n 90.000 publicaties van klinische onderzoeken zijn vervaardigd door pr bureaus en spindoctors. Vervolgens werd er een prominent academicus, uiteraard tegen betaling, aangetrokken om er zijn naam onder te zetten. Mogelijk bestaat 75 % van de medische tijdschriften uit dergelijke ghostwriting artikelen. De gevallen die nu bekend zijn, zijn slechts een heel klein topje van de ijsberg.
Die publikatiedruk voor wetenschappers is er sinds de tachtiger jaren. Toen is er fors bezuinigd op wetenschappelijk onderzoek en vanaf die tijd worden wetenschappers niet meer afgerekend op hun onderzoek maar op het aantal publicaties. Dat leidt onherroepelijk tot foute prikkels. Wetenschappers die zelf bijna niets aan een onderzoek gedaan hebben maar bijv alleen studenten of anderen willen toch dat hun naam eronder komt. Dat soort zaken. Voor de tachtiger jaren was het wetenschappelijk onderzoek misschien te vrijblijvend maar sindsdien is het veel te ver doorgeslagen de andere kant op. Met te grote druk en fraude als gevolg.
Voor de derde keer in drie maanden tijd komt onderzoeksfraude bij een universiteit aan het licht. Professor Don Poldermans, hoogleraar peri-operatieve cardiovasculaire zorg aan de Erasmus Universiteit Rotterdam, heeft op een onzorgvuldige manier data verzameld. Bijna twee weken geleden maakte de Nijmeegse Radboud Universiteit bekend dat een promovendus onderzoeksresultaten heeft 'verfraaid'.
Hoewel deze fraudezaken aanzienlijk minder ernstig zijn, doen ze denken aan de zaak Stapel. De beroemde hoogleraar bleek jarenlang onderzoeksdata uit zijn duim gezogen te hebben. Hij werd ontslagen bij de universiteiten waar hij werkte, en leverde zijn doctorstitel in. De Universiteit Tilburg doet zelfs aangifte tegen de ex-professor.
De drie zaken doen het imago van de wetenschap geen goed, zeker aangezien het vooraanstaande hoogleraren betreft. Sommigen wijden de fraudezaken aan een structureel probleem in de academische wereld. Door de grote druk om met opzienbarende wetenschappelijke ontdekkingen te komen zouden sommige onderzoekers in de fout gaan.
Yvo Smulders is - net als professor Poldermans - internist. Hij komt samen met psychiater Joeri Tijdink en Robbert Dijkgraaf, scheidend president van de Koninklijke Nederlandse Academie van Wetenschappen, praten over de grote prestatiedruk bij academici.
Kaf van koren scheiden bij PGB

Staatssecretaris Marlies Veldhuijzen van Zanten vindt het onaanvaardbaar dat zo'n 30 procent van de mensen met een persoonsgebonden budget (PGB), dat geld ten onrechte ontvangt.
Dat zegt ze in een interview met Vrij Nederland. 'Het kan niet zo zijn dat je op internet zoekt, de naam van een kwaal vindt en dan denkt: kijk, daar kan ik 2000 euro per maand voor krijgen. Daar wil ik vanaf. Bij het PGB moeten we het kaf van het koren scheiden.'
De staatssecretaris van VWS pleit in het opinieblad ook voor een debat over de vraag of doodzieke patiënten wel ten koste van alles moeten worden doorbehandeld. ,,Veel ziekenhuisspecialisten zijn gewend om alles wat ze in huis hebben, aan te bieden aan een patiënt. De cardioloog doet dat, de internist, de uroloog, meestal ook nog langs elkaar heen. Die medisch specialisten bedoelen het goed. Ze hebben die ene kwaal waar zij veel van weten, verholpen. Maar op termijn helpt het niet.'' Zij zegt dat zij zelf niet het voortouw wil nemen in het debat.
Bron: ANP
Interview met Sjoerd Niehof (Erasmus MC)

Sjoerd Niehof is op 3 oktober 2007 gepromoveerd aan het Erasmus MC in Rotterdam. Nu gaat hij aan de slag als postdoc op de afdeling Experimentele Anesthesiologie.
Op 3 oktober ben je gepromoveerd. Waar gaat je proefschrift over?
Mijn onderzoek gaat over thermografie bij CRPS-patiënten. Thermografie is een techniek waarmee je de temperatuur van de handen en voeten zichtbaar kunt maken. Zo kun je vaststellen of er sprake is van verschillen in doorbloeding tussen de linker- en de rechterhand, of tussen CRPS-patiënten en mensen zonder CRPS. Op die manier heb ik een bijdrage proberen te leveren aan zowel de diagnostiek als inzicht in de pathofysiologie van CRPS.
De thermografische camera kent vele toepassingen in de industrie, maar het gebruik ervan binnen het CRPS-onderzoek is relatief nieuw. In het onderzoek hebben we gebruik gemaakt van een mathematisch model om uitgebreider dan tot nu toe gebruikelijk de verschillen in kaart te brengen. Daarnaast is het duidelijk geworden dat het zeer belangrijk is om dynamisch te meten, dat wil zeggen op meerdere momenten onder invloed van temperatuur-stimulatie. Op die manier worden ontwikkelingen en veranderingen in de tijd beter zichtbaar en kun je ook beter zien wat er gebeurt als je ingrijpt met medicijnen.
Wat heeft het onderzoek op dit moment voor nieuwe inzichten opgeleverd die interessant kunnen zijn voor patiënten en behandelaars?
De belangrijkste bevinding is waarschijnlijk dat alle CRPS-patiënten verschillen in temperatuur (doorbloeding) laten zien in vergelijking met gezonde mensen. Die verschillen zie je zelfs bij CRPS-patiënten die geen klachten over doorbloeding hebben. Kennelijk is dat iets wat bij de aandoening hoort en een belangrijke rol speelt binnen de pathofysiologie. Die temperatuurverschillen alleen zijn niet voldoende om de diagnose CRPS te kunnen stellen (niet specifiek genoeg). Ze zouden namelijk ook het gevolg van een andere aandoening kunnen zijn. Het temperatuurbeeld van warme CRPS lijkt bijvoorbeeld op dat van een ontsteking die onderdeel is van het gewone genezingsproces na een fractuur.
Dit onderzoek is redelijk fundamenteel en heeft dus niet direct een nieuwe behandeling opgeleverd. Op dit moment worden patiënten behandeld met ontstekingsremmers bij warme CRPS en vaatverwijderaars bij koude CRPS, maar we weten niet met zekerheid of we dan echt de oorzaak van het probleem aanpakken. In de toekomst zullen we gerichter in willen grijpen. Dan zullen we dus moeten weten waar precies de oorzaak van de doorbloedingsproblemen ligt: centraal (ruggenmerg of hersenen) of meer perifeer (bijv. ontsteking in de ledematen). Welke methoden geschikt zijn om dit te achterhalen is een belangrijke vervolgvraag, die is voortgekomen uit dit onderzoek. Een gedeelte van dit antwoord op deze vraag is gevonden in de dynamische meting onderzocht binnen dit onderzoek. Daarnaast zijn veel medicijnen (o.a. de vaatverwijderaars) nog in onderzoek en dus nog niet voor iedereen verkrijgbaar. Een belangrijke bijdrage van thermografie is dan ook om te meten of behandeling met die medicijnen een effect heeft.
Hoe ben je in het onderzoek naar CRPS terecht gekomen?
Tijdens mijn opleiding Electrotechniek aan de MTS heb ik stage gelopen bij het Ignatiusziekenhuis in Breda. Dat is? Daar ben ik gefascineerd geraakt door medische technologie en heb ik dat ook als afstudeerrichting gekozen in mijn vervolgopleiding Technische Natuurkunde aan de HTS. Mijn afstudeeropdracht van de HTS heb ik uitgevoerd op het pijnbehandelcentrum van het ErasmusMC. Tot die tijd wist ik nog maar weinig van pijn en CRPS. Na mijn afstuderen ben ik bij het Erasmus MC gebleven en kreeg ik de mogelijkheid om daar promotie-onderzoek te doen.
Ik vind het mooi om een bijdrage te kunnen leveren aan de behandeling van en kennis over een aandoening. Patiëntencontact is daarbij erg belangrijk. Je moet bij de ontwikkeling en het gebruik van medische technologie ook steeds uitgaan van de behoefte van de patiënt. Een thermografie-opname is voor patiënten vaak een eye opener: ze krijgen daar een zichtbare bevestiging van wat ze voelen.
Hoe ziet jouw toekomst binnen TREND eruit?
Ik heb nu een aanstelling als post doc bij de afdeling Experimentele Anesthesiologie van het Erasmus MC. Daar wordt veel innovatief onderzoek verricht op het gebied van technische metingen. De subsidie van TREND loopt eind 2007 af voor het Erasmus MC, dus zullen we op andere manieren subsidie moeten aanvragen. De kennis en de contacten van TREND blijven echter bestaan en in de toekomst zullen we daar ook mee samen blijven werken.
Wat is voor jou persoonlijk de grootste uitdaging binnen TREND?
Om bevindingen en visies vanuit verschillende disciplines met elkaar te verenigen in een werkbare onderzoekshypothese. Daarmee wordt het onderzoek echt multidisciplinair.
Interview met Roberto Perez (VUMC)

Wat is uw achtergrond?
Ik heb eerst als fysiotherapeut gewerkt, met name in de particuliere praktijk. Daar is mijn liefde voor de omgang met patiënten en het revalidatieproces ontstaan. Ik heb ook ontdekt dat ik meer een onderzoeker ben dan een behandelaar. Vanuit mijn interesse voor diagnostiek en meten ben ik bewegingswetenschappen gaan studeren aan het VUMC. Aansluitend heb ik een baan gekregen als onderzoeksassistent bij het onderzoek naar CRPS. Vanaf daar is het verder gegroeid.
Hoe bent u precies bij het onderzoek naar CRPS betrokken geraakt?
Als fysiotherapeut heb ik wel eens te maken gehad met patiënten met deze ontzettend vreemde klacht: een pijnlijke, rode, gezwollen arm die was ontstaan na een botbreuk. Toen heette dat nog geen CRPS, maar Südeckse dystrofie. Op basis van wat er in de boeken stond konden we alleen constateren dat er íets ontregeld was. Dat heeft me wel geïntrigeerd. Dat CRPS als onderzoeksvraag voorbijkwam was eigenlijk toeval. Aan het VUMC was Prof. Zuurmond al langere tijd bezig met het onderzoek naar CRPS. Ik heb dat verder proberen uit te breiden: kijken naar aspecten van diagnostiek, het ontwikkelen van meetinstrumenten en de klacht op verschillende niveaus in kaart brengen. Daarbij wilden we ook oog hebben voor het effect van de klachten op de kwaliteit van leven.
Hoe is de deelname van het VUMC bij TREND ontstaan?
Aanvankelijk werkten we met name samen met het Radboud Ziekenhuis in Nijmegen aan het onderzoek van Margreet Oerlemans, later meer met het AZM. We wisten steeds meer over CRPS, maar het overzicht ontbrak. Samen met prof. Jan Geertzen van het AZG zijn we toen gestart met het opzetten van de CRPS – richtlijnen. Bob van Hilten uit Leiden was daar ook bij betrokken en hij zag mogelijkheden om daar een breder consortium van te maken. Dat was een zeer goede zet.
Wat is volgens u de meerwaarde van TREND?
Voorheen was ieder meer zijn eigen kasteeltje aan het opbouwen. Iedereen deed het weer op zijn eigen manier. Het grote voordeel van TREND is dat dat nu allemaal gestroomlijnd en vergelijkbaar is. Nu gebruiken alle partners dezelfde meetinstrumenten, inclusiecriteria en methoden. Daardoor kunnen we onderzoek doen op grotere schaal. Daarnaast kunnen we natuurlijk kennis en patiënten met elkaar delen. We zijn nu minder concurrenten van elkaar, maar werken toe naar een gezamenlijk doel: verbetering van de behandeling van CRPS.
Samen met Frank Huygen (Erasmus MC) coördineert u de onderzoekslijn ‘trials’, wat kunnen we daar van verwachten?Momenteel lopen er 11 klinische trials. Een aantal daarvan zijn we aan het afronden. Sommige resultaten zijn veelbelovend. Het onderzoek naar de invloed van magnesium levert voor een aantal patiënten interessante resultaten op. We verwachten daar over anderhalf jaar meer over te kunnen zeggen, mits de inclusie van patiënten goed loopt.
Er zijn al behandelingen die voor bepaalde groepen patiënten effectief zijn, maar niet iedere behandeling is even effectief voor iedereen. Dat komt ook omdat de klacht niet erg uniform is. Voorheen werd CRPS beschouwd als één ziekte, maar dat beeld klopt niet helemaal. Nu proberen we verschillende subtypen te onderscheiden. Sommige patiënten hebben te kampen met ontstekingsverschijnselen, anderen met doorbloedingsproblemen of bewegingsstoornissen. Er lijken verschillende mechanismen ten grondslag te liggen aan de klacht. Bij iedere patiënt moet je afzonderlijk bekijken welk mechanisme de hoofdrol speelt. Je maakt een soort patiënten profiel, wat je in staat stelt een persoon heel gericht te behandelen. Dat is veel beter dan een algemene behandeling. De diversiteit van CRPS maakt het noodzakelijk om er vanuit verschillende perspectieven en disciplines naar te kijken en die kennis met elkaar te delen. Het is mooi om te zien hoe binnen TREND professionals van divers pluimage samenwerken aan hetzelfde doel: verbetering van de behandeling van patiënten.
Interview met drs. Annetje de Rooij (LUMC)

Drs. Annetje de Rooij is AIO familieonderzoek op de afdeling neurologie van het LUMC.
Wat is uw achtergrond? En hoe bent u in aanraking gekomen met het TREND-onderzoek naar CRPS-1?
Na mijn studie geneeskunde en mijn coschappen wilde ik graag, voordat ik de kliniek in ging, wetenschappelijk onderzoek doen. Ik was erg geïnteresseerd in genetica en daarom viel mijn oog op de vacature voor het genetica-onderzoek binnen TREND. Na twee zeer enthousiaste sollicitatiegesprekken wist ik dat ik op een goede plek zat.
U bent momenteel bezig met een promotie-onderzoek. Kan u in het kort uitleggen waar dat precies over gaat?
Mijn onderzoek gaat over de genetica van Complex Regionaal Pijn Syndroom (CRPS) ook wel bekend onder de naam posttraumatische dystrofie. Tot nu toe was daar eigenlijk weinig over bekend. Het onderzoek heeft zich in eerst instantie vooral gericht op het familiair voorkomen van CRPS en het risico van familieleden op het krijgen van de ziekte. Verder zijn we ook zeer geïnteresseerd in het vinden van genen die mogelijk de ziekte kunnen veroorzaken. Die kunnen ons helpen om een beter idee te geven over mogelijke oorzaken van CRPS en misschien nieuwe aangrijpingspunten geven voor behandeling.
Wat zijn tot op heden de bevindingen van dat onderzoek?Wij hebben een aantal families gevonden in Nederland waarin twee tot vijf mensen CRPS hebben. Als je het ziektebeeld van deze patiënten vergelijkt met patiënten waarbij CRPS niet voorkomt bij familieleden, dan blijkt de eerste groep het syndroom op jongere leeftijd te krijgen, vaker zonder aantoonbaar trauma en vaker in meerdere extremiteiten. Allemaal tekenen dat genetische factoren mogelijk een rol spelen. Ook hebben we gevonden dat voor de familieleden van algemene CRPS patiënten het risico op het krijgen van de ziekte niet verhoogd is. Een andere bevinding is dat een bepaalde variatie in het DNA vaker voorkomt bij CRPS patiënten met een speciale vorm van de ziekte, namelijk met dystonie (=verandering in normale spierspanning), in vergelijking met gezonde personen.
Hoe ziet uw toekomst eruit? M.a.w. Waar gaat u zich op richten na afronding van dit onderzoek?
Ik heb met veel plezier aan mijn onderzoek gewerkt. Vooral het samenwerken met verschillende afdelingen en disciplines naar een uiteindelijk doel, heb ik als zeer leerzaam en uitdagend ervaren. Naar aanleiding van mijn contacten met CRPS patiënten heb ik gezien dat het niet altijd mogelijk is om het lokale probleem volledig te genezen. Het is soms zinvoller om naar de patiënt in zijn geheel te kijken om zo het dagelijks functioneren te verbeteren. Hierdoor ben ik geïnteresseerd geraakt in de revalidatiegeneeskunde. Ik hoop dan ook na mijn afronding van het onderzoek een baan te vinden als arts-assistent in de revalidatie.
Interview met Ilona Thomassen (Patiëntenvereniging)

Ilona Thomassen is de landelijk voorzitter van de Nederlandse Vereniging van Posttraumatische Dystrofie Patiënten.
Hoe bent u bij de patiëntenvereniging betrokken geraakt?
In 1990 kreeg ik na een peesschede-ontsteking in mijn rechterhand pijnklachten die niemand kon verklaren. De klachten werden steeds erger. Pas na twee jaar dacht een orthopedisch chirurg aan dystrofie. Eindelijk was er een diagnose! De keuringsarts met wie ik in die tijd te maken had wees me op het bestaan van de patiëntenvereniging. Met een informatieboekje van de vereniging kon ik toen ook aan anderen duidelijk maken wat er precies aan de hand was. Nadat ik aanvankelijk als vrijwilliger in de regio heb gewerkt, werd ik in 1995 landelijk voorzitter van de vereniging.
TREND-onderzoek is vooral fundamenteel onderzoek. Dat vraagt om enige terughoudendheid als het gaat om praktische gevolgen voor bijvoorbeeld de behandeling en prognose. Hoe belangrijk is het voor patiënten dat dit type onderzoek plaatsvindt?
Patiënten willen natuurlijk het liefst morgen van hun pijn af. Daar biedt het onderzoek van TREND geen oplossing voor. Toch is het TREND onderzoek heel belangrijk, ook voor patiënten. Tot nu toe kunnen we immers nog onvoldoende verklaren waarom de ene patiënt na iets betrekkelijk ‘onschuldigs’ als een gebroken pols aanhoudende en soms zeer ernstige klachten ontwikkelt, terwijl de ander na een paar weken ongemak nergens meer last van heeft. Wanneer we o.m. via het onderzoek van TREND meer inzicht krijgen in de onderliggende mechanismen en eventuele verschillen in kenmerken van patiënten, dan kan dat voor de toekomst betekenen dat behandelingen mogelijk eerder kunnen worden gestart en beter kunnen worden afgestemd op kenmerken van patiënten en hun specifieke klachten.
Op welke manier werken de patiëntenvereniging en TREND samen?
Door de jaren heen hebben we inmiddels een stevig fundament voor samenwerking opgebouwd. We weten elkaar makkelijk te vinden en wisselen op een plezierige en open manier informatie en ideeën uit. De meerwaarde van de huidige samenwerking is zo duidelijk dat die wat mij betreft wordt voortgezet, ook wanneer het consortium er in de toekomst anders uit zou gaan zien. Binnen TREND als geheel staat de vereniging voor het patiëntenbelang. Samen met de onderzoekers proberen we het belang van het TREND onderzoek uit te dragen. Onderzoekers zijn altijd bereid lezingen voor patiënten te houden. Op onze beurt proberen we een bijdrage te leveren aan de werving van patiënten voor deelname aan onderzoek. Hun bereidheid daartoe is voor veel onderzoekers immers een enorm belangrijke voorwaarde om hun onderzoek te kunnen doen. Een belangrijk motief van veel deelnemende patiënten is een bijdrage te leveren om in elk geval voor anderen de ellende die ze zelf vaak doormaken, te beperken. Inmiddels zijn er aanwijzingen dat er mogelijk sprake is van een grotere gevoeligheid binnen bepaalde families. Daarmee zouden de resultaten dus misschien wel eens sneller en ‘dichter bij huis’ van belang kunnen zijn, voor broers of zussen en kinderen bijvoorbeeld. Deelname moet verder niet te belastend zijn, zowel qua reistijd als de onderzoeken zelf. Ook zaken als een goede organisatie en prettige ontvangst zijn belangrijk.
Wat zou er vanuit TREND nog meer kunnen worden gedaan om patiënten te motiveren tot deelname?
Via de website van de vereniging zouden we de opbrengst van het onderzoek waaraan patiënten hebben bijgedragen, nog zichtbaarder kunnen maken. Bijvoorbeeld via een actueel publicatie-overzicht, zoals nu op de TREND website staat. Zo ziet iedereen dat meewerken ook echt ergens toe leidt. Wie weet trekt dat ook andere patiënten die nu nog niet meedoen! Verder is onze inschatting dat juist nieuwe patiënten in het acute stadium vaak op de website op zoek gaan naar informatie. We zouden hen in onze oproep nog nadrukkelijker kunnen uitnodigen zich aan te melden. En wie we nu mislopen zijn patiënten in het oosten en noorden van het land. In de huidige situatie zijn de afstanden en daarmee dus de belasting van het reizen naar centra betrokken bij TREND, simpelweg te groot. Er zou een manier moeten worden bedacht waarop we behandelaars in perifere ziekenhuizen in die regio’s kunnen motiveren om patiënten uit die regio aan te melden. Om de belasting voor patiënten te verminderen, zou je kunnen denken aan een ‘dependance’ waar je mensen uitnodigt.
Wat zijn voor u persoonlijk belangrijke verwachtingen voor de toekomst vanuit TREND?
Ik zou heel graag in 2011 samen een publieksdag willen organiseren waarin we laten zien welke belangrijke stappen voorwaarts er in het TREND onderzoek zijn gezet. We kunnen dan hopelijk een nieuwe versie uitbrengen van onze huidige brochure met de titel ‘Een onbegrepen aandoening’. Tegen die tijd hopen we immers wel beter te weten wat er precies gebeurt wanneer iemand deze klachten ontwikkelt. Richting behandelaars hopen we bovendien de blinde vlekken in de huidige richtlijn te kunnen aanvullen met aanbevelingen voor gerichte interventies in een vroeg(er) stadium, waarmee de ontregeling teruggedraaid of getemperd wordt. Met als einddoel: korter durende klachten, waar je als patiënt minder last van hebt en die minder kans krijgen te ontaarden in de ernstige vormen zoals je ze nu wel ziet. Daarbij zou ik ook willen pleiten voor meer aandacht voor kinderen en dystrofie. Je hoort bijvoorbeeld schrijnende verhalen van vaak nog jonge meisjes die in sneltreinvaart over het hele lichaam klachten ontwikkelen en zelfs bedlegerig worden. Behandeling en inzet van medicatie vindt plaats op basis van onderzoeksbevindingen bij volwassenen, terwijl iedereen weet dat dat bij kinderen nu eenmaal anders werkt. Nederland vervult samen met een aantal andere landen een voortrekkersrol in het onderzoek op dit terrein. Het TREND onderzoek, met haar multidisciplinaire benadering, neemt daarin een unieke plaats in. Het zou geweldig zijn als patiënten wereldwijd via internationale verspreiding van de resultaten van TREND zouden kunnen profiteren.
Interview met Frank Huygen (Erasmus MC)

Frank Huygen is pijnspecialist bij het Pijnbehandelcentrum van het Erasmus MC in Rotterdam. Binnen TREND coördineert hij de onderzoekslijn ‘Behandelmethoden’.
U coördineert samen met uw collega Perez de onderzoekslijn gericht op behandelmethoden. Wat is het bijzondere aan het onderzoek dat daarbinnen plaatsvind?
Kenmerkend voor deze onderzoekslijn is de sterke link met de pathofysiologie (de studie van de functie van zieke organen). Op basis van waarnemingen proberen we vast te stellen wat er mis is bij mensen met CRPS en wat we moeten doen om dat te verhelpen of verbeteren. In de pijnbestrijding constateer ik een duidelijke ontwikkeling van een symptoomgerichte (symptom based) benadering, naar een benadering waarbij wordt uitgegaan van de onderliggende structuren van de ziekte (mechanism based). Deze nieuwe invalshoek is ook karakteristiek voor TREND. Een belangrijk inzicht dat daarmee samenhangt, is dat niet alle CRPS patiënten dezelfde behandeling kunnen krijgen, want daarvoor zijn de verschijningsvormen van CRPS te divers. De ene patiënt heeft met name last van temperatuurverschillen, terwijl de andere meer zwellingen of gevoelsstoornissen vertoont. Welk medicijn en welke behandeling een patiënt nodig heeft, hangt dus af van de individuele situatie. Ik denk dat behandeling steeds meer op maat moet worden gesneden.
Als het om behandeling gaat, denk je al snel aan patiënten en behandelaars. Welke rol spelen zijn in het onderzoek?
De patiënten die meedoen aan onderzoek vervullen een zeer bijzondere rol. Niet alle studies waaraan ze deelnemen zijn direct relevant of leveren iets op voor hen zelf. Patienten kunnen bijvoorbeeld in een controlegroep zitten. Zij nemen soms dus deel om de behandeling van CRPS patiënten in de toekomst –maar niet direct voor henzelf- te verbeteren. Ik vind het echt fantastisch dat patiënten daaraan meewerken. Er zijn altijd patiënten nodig voor onderzoek. Ik heb soms wel het gevoel dat er meer patiënten te vinden moeten zijn. Kennelijk doen mensen om allerlei redenen niet mee. Soms wonen ze gewoon te ver weg, maar soms denken patiënten dat ze tijdens het onderzoek geen gewone behandeling meer krijgen. Dat is meestal niet zo. De patiënt krijgt nog gewoon de reguliere behandeling. De medicijnen die ze bij het onderzoek eventueel krijgen, zijn extra.
Voor de behandelaars is vooral een rol als verwijzer weggelegd. Via hen benaderen we patiënten voor deelname aan onderzoek. Het is dus belangrijk om hen op de hoogte te houden van de lopende onderzoeken en de hoeveelheid patiënten die daarbij nog nodig is. Dat gebeurt onder andere door middel van een nieuwsbrief. Daarnaast is bereikbaarheid van de onderzoekers is belangrijk, zodat verwijzers ook iemand aan de lijn krijgen als ze een patiënt willen aanmelden. We hebben nu een 06-nummer dat altijd door één van de onderzoekers wordt gedragen.
Wanneer gaan patiënten en behandelaars iets merken van de uitkomsten van TREND?
Dat hangt af van de resultaten van de lopende studies. Als de resultaten daarvan positief zijn, zouden de medicijnen kunnen worden gebruikt voor CRPS patiënten. Of en wanneer dat dan precies gebeurt, hangt echter ook af van andere zaken. Sommige van de medicijnen die nu in studies worden gebruikt zijn erg duur en het is nog afwachten of zorgverzekeraars die medicijnen willen gaan betalen als ze nog niet officieel geïndiceerd zijn voor gebruik bij CRPS patiënten. Een onderzoek is dus niet klaar als is aangetoond dat een bepaald medicijn werkt, maar pas als het ook is geïmplementeerd. Het is goed dat CRPS, als ziektebeeld, langzaam maar zeker steeds meer wordt erkend en geaccepteerd. TREND speelt daarbij een belangrijke maatschappelijke rol door goed onderzoek te verrichten in gerenomeerde instituten.
Welke nieuwe ontwikkelingen zijn er de komende tijd te verwachten vanuit deze onderzoekslijn?
Een belangrijke nieuwe ontwikkeling in deze onderzoekslijn is de ‘graded exposure’. Deze benadering van CRPS borduurt voort op de zogeheten Macedonië-therapie, die stelt dat het voor patiënten iets goeds oplevert om geleidelijk aan door de pijn heen te gaan bewegen. Dat in tegenstelling tot voorheen toen patiënten werd aangeraden om het vooral rustig aan te doen.
Daarnaast is binnen TREND de zoektocht naar een biomarker van zeer groot belang. Via een biomarker wordt het mogelijk de diagnose in het laboratorium te stellen. Het zou zowel de erkenning als de behandeling van CRPS ten goede komen als er op een eenvoudige manier is vast te stellen of iemand CRPS heeft of niet, en eventueel ook nog de mate waarin.
Wat is voor u persoonlijk de grootste uitdaging binnen TREND?
Dat is toch wel de samenwerking tussen de verschillende disciplines; niet alleen anesthesiologie, neurologie en revalidatie, maar ook de TU Delft en de bedrijven. Juist op de raakvlakken kan de winst worden geboekt. Zo heeft bijvoorbeeld de behoefte van het AZM aan een monitor voor proefdieronderzoek uiteindelijk geleid tot de ontwikkeling van de CatWalk door Noldus op basis van een meetconcept van de Universiteit Utrecht. Het combineren van de kennis en kunde van partners levert resultaten op.
Nederland is samen met Duitsland koploper op het gebied van CRPS onderzoek. Er werd veel onderzoek gedaan, maar het waren allemaal losse stukjes. Dan ga je met argusogen zitten kijken wat de collega’s doen. Als je dan gaat samenwerken, zoals TREND, blijkt dat je eigenlijk helemaal geen concurrenten van elkaar bent. Door samenwerking wordt relevante kennis gedeeld en is het eenvoudiger om grote databanken van patiënten of erfelijk materiaal (DNA) aan te leggen. Daarnaast blijkt dat er genoeg werk is voor alle partijen.
De samenwerking kent ook lastige aspecten. De ziekenhuizen moeten er bijvoorbeeld voor waken om in elkaars vijvertje te vissen bij de werving van patiënten voor onderzoek. In de praktijk valt dat vaak mee door de geografische spreiding van de ziekenhuizen. Daarnaast spelen ook altijd de individuele belangen nog een rol. Elke partner heeft zijn eigen verplichtingen zoals publicaties in peer reviewed wetenschappelijke tijdschriften en afronden van promotieonderzoeken. Het is dan ook van belang dat alle TREND partners zich daar bewust van zijn en dat er open, en met respect voor elkaars individuele belangen, over gesproken wordt.
Interview met prof. dr. Bob van Hilten (LUMC)

Wat maakt het TREND consortium bijzonder?
Vanaf de eerste plannen voor TREND viel de grote bereidheid tot samenwerking op. Partners uit vergelijkbare instituten hadden vaak al eerder contact, maar ook bij nieuwe partners zoals de TU Delft was er op voorhand veel belangstelling om aan te haken bij dit initiatief. Met bijdragen vanuit verschillende disciplines omvatten we in TREND de hele cyclus ‘from bench to bed’, dus van onderzoek in het laboratorium via diermodellen naar de patiënt en vice versa. Dat hadden we als afzonderlijke instituten waarschijnlijk niet voor elkaar gekregen. Met zo’n grote en gemêleerde groep hebben we eerst geïnvesteerd in de samenwerking en het opbouwen van onderling vertrouwen. Juist vanwege de verschillende achtergronden hebben we elkaars talen moeten leren verstaan. Inmiddels ligt er een stevige basis voor samenwerking. Er is steeds meer onderling contact en uitwisseling, tussendoor, door programmalijnen heen, tussen individuele onderzoekers en tijdens de jaarlijkse symposia. We durven inmiddels ook steeds kritischer naar onszelf en elkaar te zijn. Overigens hebben we intussen de eerste tegenslagen gehad in het onderzoek. Ook dan merk je dat de groep inmiddels de nodige veerkracht heeft om die samen op te vangen.
Welke nieuwe ontwikkelingen kunnen we de komende tijd verwachten?
De programmalijn Epidemiologie heeft tot nu toe de meest concrete resultaten opgeleverd waarover ook is gepubliceerd. We weten nu hoe vaak CRPS voorkomt en wie relatief het grootste risico lopen. Belangrijke gegevens waar tot nu toe geen helder beeld over bestond.
In het Biomarkers programma zijn de eerste resultaten beschikbaar. Vooral het onderzoek in Rotterdam heeft belangrijke inzichten opgeleverd over de bijdrage die bepaalde stoffen spelen bij ontstekingsprocessen en de regulatie van de vaattonus. Naast dit heel gerichte (‘hypothese-gestuurd’) onderzoek staat een aantal onderzoeken uit waarin we vanuit een wat opener benadering naar allerlei processen kijken. Wie weet gaat dit verrassende nieuwe inzichten opleveren in een richting of op dimensies die we niet op voorhand hadden verwacht of voorzien.
In de Meetinstrumenten lijn zijn allerlei ontwikkelingen gaande. Het meest concrete voorbeeld op dit moment is een instrument waarmee onderzoek naar repeterende vingerbewegingen kan worden gedaan. Tot onze verrassing blijkt dat bewegingspatronen bij CRPS patiënten opmerkelijk anders zijn dan die van bijvoorbeeld Parkinson patiënten. De onderzoekers gaan deze verschillen en de onderliggende mechanismen natuurlijk in de komende tijd publiceren. Onderzoek op het gebied van thermografie laat zien dat er problemen zijn met de doorbloeding van de huid in de aangedane ledematen, vergeleken met de gezonde. We kijken hierbij niet alleen naar statische beelden, van een hand of voet in rust, maar ook naar wat er gebeurt bij prikkeling door bijvoorbeeld kou of bij bewegen.
Het Genetica programma is een langlopend programma waarbinnen de bevindingen nog even op zich laten wachten. We nemen daarin onder andere een aantal families onder de loep waarin meerdere mensen CRPS hebben. Ook in de programmalijn Behandeling (trials) staat nog een groot aantal studies uit. Vooral in dit programma hebben we dringend behoefte aan patiënten die bereid zijn mee te werken aan ons onderzoek!
Ook in het buitenland zien collega’s in TREND een mooie basis voor samenwerking waarbij men graag wil aanhaken. In het afgelopen jaar zijn belangrijke contacten gelegd met onderzoeksinstituten in Duitsland, Engeland, de Verenigde Staten en Zwitserland. Die groeiende internationale samenwerking biedt natuurlijk belangrijke nieuwe perspectieven voor de toekomst.
Wat kunnen behandelaars en patiënten van TREND verwachten?
TREND onderzoek is vooral fundamenteel onderzoek. Het zoeken naar een verklaring van onderliggende processen is nu eenmaal iets anders dan praktijkgericht onderzoek doen. Wij denken dat het nodig is het ontstaan en het verloop van CRPS eerst te begrijpen voordat je de stap kunt maken naar aanbevelingen voor het stellen van een goede diagnose, wat je met behandeling kunt bereiken en welke behandeling, in welk stadium, bij welk probleem het beste werkt. We moeten dus voorzichtig zijn met het direct vertalen van onze onderzoeksresultaten naar praktische aanbevelingen voor artsen en patiënten. Maar waar dit vanuit goed gefundeerd onderzoek kan, zullen we dat zeker doen. Bijvoorbeeld via richtlijnen, folders, voorlichting en nascholing en natuurlijk onze website.
Wat is voor u persoonlijk de grootste uitdaging binnen TREND?
CRPS heeft een historie waarbij nog steeds een groot deel van de artsen denkt dat het niet om een echte ziekte of aandoening gaat, maar om ‘iets tussen de oren’. Zolang we het niet kunnen meten en geen verklaring hebben, bestaat het niet, zo lijkt de veronderstelling. Terwijl we uit het verleden natuurlijk meer dan voldoende voorbeelden hebben waarbij we pas veel later in staat bleken een verklaring te vinden voor een tot dan toe onbegrepen ziekte.
Met het belang van de patiënten voor ogen zou voor mij de eerste cruciale stap zijn dat we vanuit gedegen wetenschappelijk onderzoek op een overtuigende manier kunnen bijdragen aan de (h)erkenning dat deze aandoening bestaat. Stap 2 is het vinden van beter werkzame therapieën voor de diversiteit aan problemen die deze ziekte met zich meebrengt. Als je kunt voorkomen dat klachten chronisch worden of de schade daarvan kunt beperken, dan heeft dat enorme consequenties voor de patiënt in diens privé-leven maar ook als werknemer. Allemaal patiëntgerichte overwegingen dus, maar wel vanuit de veronderstelling dat de weg via fundamenteel onderzoek de beste weg is om die patiënt uiteindelijk het beste te kunnen bieden.
In wetenschappelijk opzicht is dit type onderzoek overigens ook een grote uitdaging. Het biedt ons de kans meer te leren over de manier waarop het lichaam reageert op verstoringen. Ontstekingsreacties zijn op zich een heel normale reactie bij een breuk of operatie. Na verloop van tijd gaan ze meestal ook weer over. Maar hoe komt het dat dit proces bij sommige mensen ontspoort? CRPS kan hierbij als conceptueel model dienen en ons mogelijk tot nieuwe verrassende inzichten brengen die misschien ook toegepast kunnen worden bij andere, vergelijkbare aandoeningen.
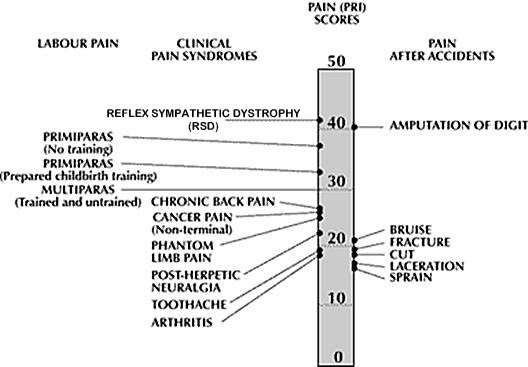
CRPS of RSD of PTD (posttraumatische dystrofie / complex regionaal pijnsyndroom)

De bovengenoemde drie namen, tezamen met nog een hele serie (waaronder Südeckse dystrofie) andere namen gaan over hetzelfde ziektebeeld. Welke van de drie namen ik in het verloop van dit stuk gebruik, ik heb het dus telkens over hetzelfde.
Kort gezegd gaat het om een ziektebeeld waar een vaak relatief klein letsel leidt tot klachten die niet in verhouding staan tot de veroorzakende gebeurtenis. Vaak staat vooral de pijn op de voorgrond, maar soms ook de weefselafwijkingen, of - als dat onder controle is - de centrale klachten die er ook vaak zijn. Bij de PTD zijn er altijd (in wisselende mate) klachten van zwelling, veranderde doorbloeding, verandering van zweetpatroon of beharing, overgevoeligheid van de huid en veel brandend gevoel van de huid. De verstoring van het weefsel leidt tot dystrofie (verdikking, verandering) of zelfs atrofie (verdunning, slijtage). ook kunnen huid en nagels veranderen, net als de kleur van de huid. De symptomen kunnen zich uitbreiden, zelfs naar andere ledematen, en zijn wisselend van aard. Daarnaast kunnen er zogenaamde centrale verschijnselen optreden via het centrum dat emoties, geheugen, concentratie en beoordelingsvermogen controleert, wat dan kan leiden tot slechter kunnen beoordelen en beslissen, slechtere concentratie, opwinding, prikkelbaarheid, slaapproblemen, depressie. Daarnaast zie je vaak chronische moeheid, verstoringen in menstruatie, prikkelbare darm, hypertensie, syndroom van Raynaud, e.d. Deze klachten hebben ook te maken met de overactiviteit van het sympathische zenuwstelsel, wat in eerste instantie wordt veroorzaakt door de 'verkeerde' reactie van het lichaam op het letsel. De oorzaak van dit 'verkeerd' reageren is onbekend, ook al zijn er wel wat theorieën.
Jaarlijks krijgen zo'n 8000 mensen deze complicatie na een letsel. Het overgrote deel geneest gelukkig in korte tijd. De overige patiënten krijgen te maken met een langdurige situatie. Naar schatting zijn er minstens 20.000 chronische patiënten in Nederland. Hoewel het op alle leeftijden voor komt, is dat vaker bij vrouwen (75%), en vooral tussen 45 en 60 jaar.
Uitgebreidere uitleg en informatie:
Het oudste en meest primitieve deel van ons zenuwstelsel is het autonome zenuwstelsel (zelfs een worm schijnt dat te hebben). Dat autonome zenuwstelsel houdt zich bezig met de handhaving en de bescherming van ons interne milieu. Zo houdt het bijv. de lichaamstemperatuur rond de 37 graden.
Het autonome zenuwstelsel bestaat uit twee componenten:
1 het sympathische zenuwstelsel
2 het parasympathische zenuwstelsel
Van die twee is het sympathische zenuwstelsel het deel wat zorgt dat je in nood klaar bent voor de strijd: de temperatuur gaat omhoog, de bloeddruk stijgt, de huid wordt kouder (om geen warmte verloren te laten gaan), de huid gaat zweten, de circulatie van de spieren, het bot en de hersenen nemen toe. Normaal gesproken is het parasympathische deel de evenwichtsbrenger door min of meer de tegenovergestelde dingen te doen. De delen zijn echter onafhankelijk van elkaar en je kunt dus niet het een stimuleren om het ander te remmen en visa versa. Bij de PTD wordt het probleem gevormd door een verstoring van de werking van het sympathische zenuwstelsel.
In de ontwikkeling zijn onze grote hersenen met de hersenschors veel nieuwer dan het autonome zenuwstelsel. Onze 'gewone' pijnzenuwen komen uit bij die hersenschors, waardoor we ons bewust worden van de pijn. En er wat aan kunnen doen. Normaal gesproken gaat de pijn weg als de wond heel is of de pijn niet nuttig meer is. We ervaren de pijn normaal ook alleen op de plaats waar de beschadiging is. Via de pijnzenuwen gaat de melding naar de hersenschors, zodat we precies weten waar de pijn zit.
De pijnprikkels via de sympathische zenuwtakjes gaan niet naar de hersenschors, maar naar het primitieve deel van de hersenen - het limbische systeem - net boven de hersenstam. Dit systeem controleert emoties, het geheugen, de concentratie en het beoordelingsvermogen. Teveel prikkels geeft dan ook op dit niveau verstoringen. Het grootste deel van de sympathische zenuwvezels volgt niet de normale anatomische zenuwvezels, maar volgt de wanden van bloedvaten en eindigt in de keten van klompjes zenuwcellen, de sympathische ganglia. Die zitten aan weerszijden van de wervelkolom. Teveel prikkels in dit deel kan een uitbreiding van de prikkels (klachten) veroorzaken die zowel horizontaal als verticaal kan gaan. (zo kunnen dus als complicatie andere ledematen mee gaan doen).
PTD, CRPS of RSD is dus een verstoring van de werking van het autonome sympathische zenuwstelsel. Het is een syndroom met meerdere uitingen, waarbij minimaal de volgende symptomen aanwezig zijn:
pijn: vaak een constant brandende pijn, maar ook wel stekend, gekneusd, etc. Vaak in fluctuerende mate aanwezig. De pijn wordt vergezeld door een overgevoelige huid, vaak alsof die verbrand is; een geringe prikkel geeft een sterke reactie, een geringe aanraking verergert de pijn. Spasmen van de bloedvaten in huid en spieren; koudere delen van de extremiteit; de spasmen kunnen leiden tot tremoren, bewegingsstoornissen, zwakte, onhandigheid of de neiging tot vallen een zekere mate van ontsteking; kan in de vorm van zwelling, huiduitslag, kleurverandering van de huid, neiging tot huidbloedinkjes, snel gekneusd raken, zwelling rond gewrichten emotionele storingen of slapeloosheid. Depressie, slecht kunnen beoordelen of beslissen, concentratieproblemen, geheugenproblemen, prikkelbaarheid, opgewondenheid, slaapproblemen. Omdat het sympathisch zenuwstelsel belangrijk is voor de handhaving van ons interne milieu, kunnen er meer verstoringen optreden omdat die handhaving niet meer perfect gaat. Bovendien wisselen de symptomen vaak van intensiteit, zelfs over korte termijn of over een paar uur.
Er zijn verschillende theorieën waarom de klachten, die afwijken van normale reacties op een kneuzing of breuk, zouden optreden en soms lang blijven. Hoewel het bovenbeschrevene een goede neurologische verklaring is, zijn er toch artsen die andere verklaringen bedachten. Zo zou de vorming van teveel radicalen op de plaats van het onheil tot een bijzondere ontstekingsreactie leiden en de uiteindelijke oorzaak zijn. Vandaar dat in het begin DMSOzalf wordt gegeven (MSM is een inwendige alternatief). Dit zou nog steeds kunnen passen bij het bovenstaande. Verder zijn er theorieën die stellen dat de inactiviteit de oorzaak is, of dat er een psychische predispositie zou zijn. Hoewel dit laatste via onderzoeken is ontzenuwd - er is niets wat daar op wijst - zijn er nog steeds artsen die dat denken. Ook wordt de verstoring via het limbische systeem genegeerd en worden de daardoor veroorzaakte klachten al te gemakkelijk afgedaan als psychische reacties op de ziekte. Voor de patiënt die vooral pijn heeft niet zo erg, maar voor de patiënt die de pijn onder controle heeft en vooral last van die limbische stoornissen heeft erg frustrerend.
Er zijn verschillende stadia in de PTD:
disfunctie (niet goed kunnen gebruiken)
dystrofie (verharding, afwijking van weefsel)
atrofie (weefselversterf, verdunning)
verstoring van het immuunsysteem met alle gevolgen van dien, inclusief kanker, hartaanvallen, etc.
Hoe sneller de stadia verlopen, hoe ernstiger de PTD en hoe agressiever de behandeling zal moeten zijn. Soms kan een geringe behandeling er ook al toe bijdragen dat mensen één of twee stadia verbeteren. Dat is een goed teken, maar zegt minder over de conditie; want hoe chronischer de ziekte is, hoe meer kans op het blijven van de klachten er is. Een succesvolle behandeling vereist teamwork. De belangrijkste zaken zijn een vroege diagnose, vroege mobilisatie en uitgebreide fysiotherapie, vermijden van narcotica, kalmeringsmiddelen en alcohol; verder stoppen met ijsbehandelingen en immobiliserende middelen. Meer informatie over behandeling en pijnbestrijding is te vinden op diverse sites, waaronder die van de PD-vereniging: www.posttraumatischedystrofie.nl.
Qua voeding wordt wel gezegd dat chocolade moet worden vermeden (vanwege de fenylethanolamine), net als hot dogs, lever, worst en alcohol. Een belangrijke regel is ook: prik niet, amputeer niet en opereer niet in het gebied van de PTD. Dat alles kan de situatie aanzienlijk verslechteren, omdat ze voor een nieuwe bron van PTD kunnen zorgen. Operaties kunnen overigens ook het begin van PTD zijn, naast kneuzingen of breuken.
De meest voorkomende plaatsen van waaruit een PTD zich ontwikkelt zijn hand/pols, elleboog, knie en voet.
V.w.b. de diagnose: die kan alleen worden gesteld door iemand die op basis van het klinische beeld en ervaring de diagnose kan stellen bij aanwezigheid van de 4 bovengenoemde criteria. Waterdichte testen bestaan niet. Een botscan is niet altijd positief, net als een thermografie. MRI en CAT-scan laten vaak niets zien voordat je in een later stadium beland bent.
Door de verschillende manifestaties en uitbreidingsmogelijkheden kunnen patiënten beelden ontwikkelen die niet voor elke arts begrijpelijk zijn. Zo kan iemand pijn in een arm ontwikkelen, een tremor(beven) van een hand hebben, maar ook moeilijk lopen, spasmen in de benen hebben en in een rolstoel eindigen. Zo'n patiënt wordt niet altijd medisch begrepen en kan worden bekeken als neurotisch, depressief of hypochondrisch. Artsen die het niet begrijpen hebben soms snel etiketjes geplakt als "hypochonder" of "somatisatie". En zie die dan maar weer kwijt te raken.......ze staan immers zwart op wit, en ook al zijn ze niet juist ze blijven in het dossier. Ideaal voor de verzekering die niet graag uitbetaalt. Evenzo is er verwarring met allerlei andere ziektebeelden (bijvoorbeeld het carpale tunnelsyndroom) mogelijk, met als mogelijkheid operatie en verdere verslechtering.....
Zoals beschreven kan de prognose goed zijn als de diagnose snel wordt gesteld en de behandeling snel wordt ingezet. 80% van de patiënten zou binnen het jaar herstellen, nagenoeg restloos. Voor de anderen kan het een langdurig of zelfs levenslang proces zijn.
De bovenstaande informatie heb ik verzameld van verschillende websites, waaronder die van de Amerikaanse neuroloog gespecialiseerd in PTD Dr. Hooshmand (http://www.rsdrx.com), de Amerikaanse patiëntenassociatie (http://www.rsds.org) en de Amerikaanse RSD Stichting (www.rsdfoundation.org). Deze sites vond ik weer via de Nederlandse vereniging voor posttraumatische dystrofie patiënten (http://www.posttraumatischedystrofie.nl).
Met name de site van Dr. Hooshmand is zeer uitgebreid en bevat vele vragen en antwoorden. Helaas heeft hij een reëlere kijk op de hele impact van de posttraumatische dystrofie (inclusief het limbische systeem) dan de meeste Nederlandse artsen/instanties. Bij Nederlandse artsen/instanties lijkt te veel het idee te heersen van 'je kunt niet bewijzen dat klachten door de PTD worden veroorzaakt en niet psychisch zijn', dus doen we er niets mee, of we gaan er van uit dat ze psychisch zijn. Dat beleidsmakende artsen zich zo opstellen is jammer, omdat het afbreuk doet aan wat de patiënt ervaart. Bovendien laten ze de patiënt ook behoorlijk in de steek als het gaat om de verzekeringstechnische kant van de zaak. Zolang artsen te weinig bepaalde symptomen onder het etiket van de ziekte stellen en te veel als psychisch of niet duidelijk, zullen verzekeringen daar van profiteren door dat soort klachten niet serieus te nemen en die patiënten te benadelen als het om uitkeringen gaat. Daar waar de geneeskunde zo prat gaat op de wetenschappelijkheid, denk ik dat hier toch met alle kennis door Hoosmand heel wetenschappelijk wordt neergezet wat er gebeurt, dat nota bene aangevuld met een onderzoek onder vele honderden patiënten, wat duidelijk de percentages aangeeft van patiënten met klachten op gebied van concentratie, geheugen, beoordelen, stemming, etc. Dit zijn geen toevallige cijfers, deze klachten zijn onderdeel van het hele symptoombeeld, horen bij het syndroom. Ze worden door hem zelfs als een van de pijlers voor de diagnose gesteld, omdat het meedoen van het limbische systeem (en dus deze klachten) bewijzend is voor de diagnose PTD, omdat het onderdeel is van het sympathische zenuwstelsel.
Ten slotte moet me van het hart dat ik veel patiënten tegenkom die al jaren niet meer onder behandeling zijn en hun leefpatroon behoorlijk hebben moeten veranderen. Ogenschijnlijk hebben ze geen klachten meer, maar ze zijn nog steeds veel sneller en langer moe, hebben nog regelmatig wisselende pijnen en kunnen veel minder. Met name de concentratie en het geheugen werken vaak slechter, ze gaan verjaardagen uit de weg omdat het ze te veel vermoeit. Dat zijn serieuze problemen, waar m.i. te weinig aandacht voor is. Veel van die mensen voelen zich behoorlijk alleen omdat weinig mensen het begrijpen. "Er is niets aan je te zien", "Maar je ziet er normaal uit", "waar zit het dan?", etc.
Ik hoop dat de uitleg over het syndroom en de verschijnselen die erbij kunnen komen iets meer duidelijkheid hebben kunnen geven aan mensen die dat zoeken. Of aan de omgeving van mensen die het betreft, want begrip van de omgeving is erg waardevol.
Abonneren op:
Reacties (Atom)