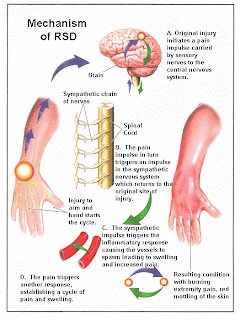
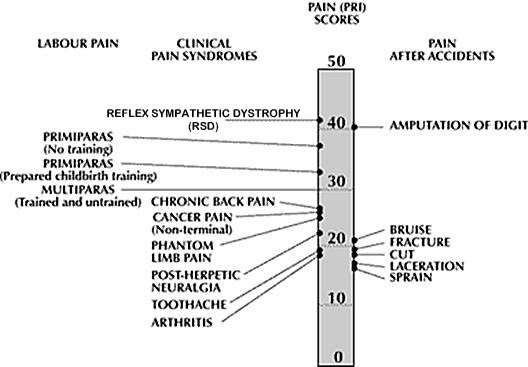
Om de zorg voor CRPS patiënten in de toekomst te kunnen verbeteren, is de bereidheid van patiënten van nu om aan onderzoek mee te werken natuurlijk ontzettend belangrijk. Vooral in het onderzoek naar behandelingsmethoden hebben we grote behoefte aan patiënten die willen meewerken.
Om de zorg voor CRPS patiënten in de toekomst te kunnen verbeteren, is de bereidheid van patiënten van nu om aan onderzoek mee te werken natuurlijk ontzettend belangrijk. Vooral in het onderzoek naar behandelingsmethoden hebben we grote behoefte aan patiënten die willen meewerken. Bent u patiënt of heeft u CRPS patiënten in uw praktijk? Waarschijnlijk wilt u eerst meer weten over wat deelname zou betekenen, voordat u beslist om mee te doen of de mogelijkheid hiervan te bespreken met de patiënt. Hieronder vindt u een overzicht van enkele lopende TREND onderzoeken. Daar kunt u meer lezen over wat het onderzoek precies inhoud en met wie u contact op kunt nemen voor verdere vragen.
1. Onderzoek naar “Pulse Transit Time in CRPS” (Erasmus MC)
2. Onderzoek naar tonische (of gefixeerde) dystonie (LUMC Leiden)
3. De invloed van magnesium op de vermindering van pijnklachten (VUMC Amsterdam)
4. Familiair voorkomen van CRPS (LUMC Leiden)
5. Re-move: Vergelijkende studie van twee actieve behandeling (azM)
6. Onderzoek naar ontstekinggerelateerde stoffen Posttraumatische Dystrofie patiënten (VUmc)
7. Onderzoek naar het effect van intramusculair magnesium (LUMC Leiden)
8. Onderzoek naar het effect van Mestinon op bewegelijkheid en pijn (VUmc Amsterdam)
AanmeldenU kunt zich aanmelden bij de hoofdonderzoeker via mail of per telefoon. De contactgegevens staan bij de beschrijving van het onderzoek. U kunt ook een e-mail sturen naar het centrale e-mailadres. De betrokken onderzoekers zullen dan contact met u opnemen om u meer informatie te geven. Na dat gesprek kunt u beslissen of u deel wilt nemen aan het onderzoek.
Meldt u aan!Onderzoek naar “Pulse Transit Time in CRPS” (Erasmus MC)Op het Pijn Behandel Centrum van het Erasmus MC in Rotterdam is een onderzoek gestart waarbij de Pulse Transit Time (PTT) wordt gemeten bij patiënten met Complex Regionaal Pijn Syndroom (CRPS, posttraumatische dystrofie). Het onderzoek bestaat uit een uitwendige meting naar de doorbloedingssnelheid in de armen. Dit gebeurt met een hartfilmpje (ECG) en sensoren op de wijsvingers. Voor dit onderzoek zijn we opzoek naar 37 patiënten vanaf 18 jaar, met CRPS aan één van de handen of armen en geen hart- of vaataandoeningen hebben.
Informatie en aanmeldenAls u meer informatie over het onderzoek wilt of vragen heeft, kunt u contact opnemen met:
Naam: drs. Minke Kortekaas (afdeling anesthesiologie Erasmus MC)
Tel: 010-704 33 12
Email: m.kortekaas@erasmusmc.nl
2. Onderzoek naar tonische (of gefixeerde) dystonie (LUMC Leiden)De afdeling neurologie van het LUMC is gestart met een 4-jarig onderzoek naar deze vorm van dystonie. In dit onderzoek willen we een grote groep van patiënten met tonische dystonie in kaart brengen en volgen voor een periode van 4 jaar. Er is nog weinig bekend over deze specifieke vorm van dystonie en door gegevens van verschillende patiënten over een langere tijd te verzamelen en genetisch onderzoek te doen, hopen we meer inzicht te krijgen in dit type dystonie. Voor het onderzoek zijn wij op zoek naar patiënten met tonische dystonie aan armen of benen.
Informatie en aanmeldenAls u geïnteresseerd bent om mee te doen met het onderzoek, of nog verdere vragen heeft, kunt u contact opnemen met de onderzoekers in het LUMC:
Naam: drs. Diana van Rooijen (071-526 5142) of Joost van den Dool (071-526 3697)
E-mail: dystoniecohort@lumc.nl
3. Onderzoek naar de invloed van magnesium op de vermindering van pijnklachten (VUMC Amsterdam)In het VU medisch centrum in Amsterdam is recent bij 10 patiënten met Posttraumatische Dystrofie (PD) een onderzoek gedaan naar het effect van magnesiumsulfaat toegediend via een infuus. Uit deze pilot studie zien we positieve resultaten van magnesiumsulfaat met betrekking tot de pijnklachten en een verbetering van de dagelijkse vaardigheden en kwaliteit van leven van patiënten met PD. Graag willen wij in een vervolg studie onderzoeken of deze en mogelijk ook andere positieve effecten van magnesiumsulfaat te zien zijn bij grotere groepen patiënten met PD.
Informatie en aanmeldendrs. Sabine Boogaard (Afd. Anesthesiologie VU Medisch Centrum)
Tel: 020-4440293
E-mail: s.boogaard@vumc.nl
4. Onderzoek naar familiair voorkomen van CRPS (LUMC Leiden)Wij zijn opzoek naar families waar in de directe bloedlijn meerdere gevallen van Complex Regionaal Pijnsyndroom (CRPS) voorkomen of in het verleden voorgekomen zijn. Daarnaast zijn we ook geïnteresseerd in het voorkomen van RSI, fibromyalgie en whiplash in deze families.
Informatie en aanmeldenStuur een korte beschrijving van uw familie naar:
FAMILIEONDERZOEK Posttraumatische dystrofie
T.a.v. Mw. Drs. A.M. de Rooij
Stafsecretariaat Neurologie K5Q
Leids Universitair Medisch Centrum
Antwoordnummer 10392
2300 RC Leiden
U kunt de informatie ook mailen naar A.M.de_Rooij@lumc.nl
5. Re-move: Vergelijkende studie naar 2 actieve behandelingen voor CRPS (azM)Het academisch ziekenhuis Maastricht (azM) is op zoek naar patiënten die lijden aan CRPS (posttraumatische dystrofie) voor een vergelijkende studie naar twee actieve behandelingen voor Complex Regionaal Pijn Syndroom type I (CRPS-I).
Op de afdeling revalidatie worden twee behandelingen gegeven die zijn gericht op meer bewegen. Het uiteindelijke doel is dat u weer beter kunt functioneren in het dagelijkse leven.
oproep-voor-deelname-aan-onderzoek-re-move-azmMeer informatie of aanmelden?Voor meer informatie over deze studie kunt terecht bij:
drs. Marlies den Hollander
Tel.: 043-388 1582 of 06-25 32 66 55
e-mail: re-move@maastrichtuniversity.nl
Website: http://www.maastrichtuniversity.nl/fpn/re-move.
6. Onderzoek naar ontstekinggerelateerde stoffen Posttraumatische Dystrofie patiënten (VUMC)Het VU medisch centrum Amsterdam start een onderzoek naar ontstekinggerelateerde stoffen in de urine van Posttraumatische Dystrofie patiënten. Er wordt verondersteld dat PD te maken heeft met een uit de hand gelopen ontstekingsreactie volgend op trauma. Om vast te stellen of bij sommige PD patiënten sprake is van een verhoogde ontstekingsreactie willen wij ontsteking gerelateerde stoffen meten in urine van CRPS patiënten en dit vergelijken met ontsteking gerelateerde stoffen in urine van gezonde personen.
Informatie en aanmeldenAls u mee wilt doen aan het onderzoek of vragen heeft dan kunt u contact opnemen met:
drs. Sabine Boogaard (Afd. Anesthesiologie VU Medisch Centrum)
Tel: 020-4440293
E-mail: s.boogaard@vumc.nl
7. Onderzoek naar het effect van intramusculair magnesium (LUMC Leiden)Zoals u wellicht weet wordt er vanuit de vakgroep neurologie van het LUMC (Leids Universitair Medisch Centrum) onderzoek gedaan naar oorzaak en behandeling van posttraumatische dystrofie (PD) met dystonie (dat is verkramping). Momenteel doen wij onderzoek naar het effect van intramusculair magnesiumsulfaat (dat is toegediend in de spier) op pijn en dystonie bij PD. Hiertoe zijn wij naarstig op zoek naar kandidaten voor deze studie.
Informatie en aanmelden?Patiënten die aan de criteria voldoen zijn van harte welkom via telefonisch overleg of op onze polikliniek neurologie voor verder aanvullende informatie bij:
Drs. A.A. v.d. Plas
Neuroloog in opleiding en klinisch onderzoeker
Leids Universitair Medisch Centrum.
Tel. 071-5266065 of 071-5263308
E-mail: A.A.van_der_Plas@lumc.nl
8. Onderzoek naar het effect van Mestinon op bewegelijkheid en pijn (VUmc Amsterdam)Er worden steeds meer aanwijzingen gevonden dat een uit de hand gelopen ontstekingsreactie een rol speelt bij het ontstaan en het verloop van CRPS/posttraumatische dystrofie. Het VUmc in Amsterdam is gestart met een onderzoek naar het effect van Mestinon op bewegelijkheid, pijn en andere veranderingen die optreden bij Complex Regionaal Pijn Syndroom (Posttraumatische Dystrofie). In deze studie willen wij gaan onderzoeken of we deze ontstekingsreactie kunnen remmen middels de zenuwbanen. De klachten die samenhangen met ontsteking, zoals pijn, verminderde bewegelijkheid en verkleuring van de aangedane ledemaat zouden hierbij kunnen afnemen.
Meer informatie en aanmeldenAls u mee wilt doen aan het onderzoek of als u vragen heeft kunt u contact opnemen met:
Drs. Sigrid Fischer
Afdeling Anesthesiologie VU medisch centrum
Tel: 020-4440293
E-mail: s.fischer@vumc.nl