
BAANBREKEND ONDERZOEK POSTTRAUMATISCHE DYSTROFIE IN NEDERLAND 1992-2009 OF EXPERIMENTEEL GEROMMEL IN DE MARGE?
DOOR: LOUISE VAN AALST
N.B. Deze studie pretendeert geen volledig overzicht van alle publicaties over PD.
Er is gebruik gemaakt van een representatieve steekproef van literatuur en onderzoek in de periode 1992-2009. Het is niet mogelijk om inzicht te krijgen in al het lopend onderzoek; ook op dit punt dus geen volledigheid.
Op basis van genoemde steekproef geeft de studie:
- een handzaam overzicht van PD, met name van die aspecten waarover grosso modo overeenstemming bestaat c.q. onderbouwing
- een analyse van onderzoeksresultaat tot nu toe
- suggesties voor (richting van) onderzoek in meer fundamentele zin
1. DEFINITIE/DIAGNOSE/VERSCHIJNSELEN
A. DEFINITIE
Een abnormale ontstekingsreactie * na een trauma (operatie/ongeval) van arm/been die een groter gebied beslaat dan het primaire letsel en leidt tot abnormale moeilijk bestrijdbare pijn en in 20% van de gevallen uiteindelijk tot aantasting van alle weefsels (bot, spier, zenuw, huid), functieverlies, neurologische symptomen en atrofie. De verschijnselen verdwijnen niet door rust en verergeren bij inspanning.
*( Mijn persoonlijke voorkeur gaat voor als nog uit naar de ontstekingstheorie (Prof. Goris). Verderop in de studie wordt er echter nadrukkelijk op gewezen, dat er over de oorzaak van PD nog geen enkele overeenstemming bestaat (meer theorieen).)
B. DIAGNOSE
Verschillende richtlijnen; bekendste Veldman, IASP en Bruehl. Er is overeenstemming over richtlijn diagnose:lijst van Goris. Sinds september 2006 is de EBRO Richtlijn CRPS type 1 een feit (evidence based medicine) De richtlijn is een document met wetenschappelijk onderbouwde en breed gedragen inzichten en aanbevelingen. Er is geen onderzoek waarbij je direct kunt aantonen of je PD hebt, dit kan alleen aan de hand van symptomen: ontsteking, neurologische symptomen, atrofie en dystrofie. Hulpmiddelen: röntgen (afwijking, botontkalking), micro-vasculair onderzoek, 3e fase skelet scintigrafie, Fentolaminetest.
C. VERSCHIJNSELEN
ONTSTEKING
onverklaarbare abnormale diffuse pijn
abnormale huidtemperatuur (koud-warm)
abnormale kleur huid (rood-blauw)
oedeem (zwelling,vochtophoping)
beperkte beweging, onverklaarbare bewegingsbeperking
oefenen doet pijn (wordt erger en breidt uit)
NEUROLOGISCH
hypesthesie
hyperpathie
discoördinatie
pseudoparese/paralyse
tremoren en onwillekeurige bewegingen
myoclonieën/spierkrampen
ATROFIE/DYSTROFIE
huid/nagels
subcutis
musculatuur
botten/gewrichten
Bekende symptomen komen bij vrijwel iedereen voor. Diversiteit juist in de minder bekende symptomen (neurologische en dystrofische). Hangt af van mate van zenuwbeschadiging. Neurologische verschijnselen niet verbonden met specifieke perifere zenuw of specifiek onderdeel zenuwstelsel. Algemene vermoeidheid is zeker niet iets dat bij elke patiënt vanaf het begin optreedt, wel vermoeidheid in het lichaamsdeel.
Typerend PD:
functieverlies gewrichten/spiergroepen die niet direct bij operatie betrokken zijn
toename klachten bij inspanning
BLOEDCIRCULATIE
Een van de duidelijk aangetoonde verschijnselen bij PD is zuurstoftekort in cellen en weefsels. Ook wordt ziekelijk verhoogde stroomsnelheid van het bloed gemeten. Verminderde bloedcirculatie (koude dystrofie) of versterkte bloedcirculatie is iets wat altijd bij PD voorkomt.
A-symetrische verdeling arteriële bloedvoorziening en botactiviteit, bloedstroomsterkte 2 1/2 x hoger, gemiddelde zuurstofsaturatie hoger: dit suggereert sterk een ontstekingsreactie, met als gevolg een toegenomen doordringbaarheid voor grote moleculen (Technetium scans en Indium-111 lgG scintigrafie).
SPIERWEEFSEL
Toegenomen anorganische fosfaatconcentratie: wijst op toegenomen anaerobe energiestofwisseling;oedeemvorming, verandering in sarcolemma (omhulsel spierweefsel) en zwelling endotheel (inwendige bekleding bloed, lymfe), abnormale hoeveelheid lipofuscine (gele/bruine pigmentstof die zich op latere leeftijd in weefsel vormt). Deze spierverandering wijst op verminderde zuurstof door toxische radicalen ( 31P-NMR-spectroscopie en electronenmicroscopie).
UITBREIDING
Hoe uitbreiding naar andere kant geschiedt via sympathisch zenuwstelsel , chemische stof of anderszins is niet duidelijk.
2. BEHANDELING
PD is een dusdanig gecompliceerd ziektebeeld, dat reguliere samenwerking revalidatiearts, fysiotherapeut, div. chirurgische disciplines, neuroloog, psycholoog etc. hierbij noodzakelijk is.
BEHANDELMETHODES
Scavengers: Fluimicil, DMSO, Mannitol
Vaatverwijders: Ketensin, Adalat, Isoptin
Sympaticus blok: RIS, GGL stellatum, Thoraal sympathectomie, Lumbale sympathectomie, Fentolamine, Didemline
Rust,vermijden prikkeling: spalk, orthopedische schoenen
Oefentherapie, gedoseerd oefenen (binnen pijngrens)
lokale pijnbron uitschakelen (triggerpoints)
De resultaten van behandeling zijn des te beter naarmate eerder wordt behandeld.
A. MEDICATIE
Ontstekingsremmende middelen (corticosteroïden): Onderzoek: vaak met succes pijn/zwelling minder. Echter bijwerkingen.
Radicaalvangers (Scavengers) Mannitol (infuus), DMSO (zalf, lokaal), N-acetylcysteïne (Fluimicil, oraal): deze vangen de bij een ontstekingsreactie vrijkomende zuurstofradicalen weg. Eerste publicaties DMSO veelbelovend,lijkt m.n. effectief bij warme vorm; ook geen serieuze bijwerkingen. Onderzoek naar N-acetylcysteïne (Fluimicil): lijkt met name effectief bij koude vorm. Mannitol sterkst, Fluimicil/DMSO onderhoudstherapie, totdat geen effect meer.
Vaatverwijderaars (Isoptin, Adalat, Ketensin): deze middelen vooral bij koude-dystrofie voor doorbloeding en tevens pijnvermindering; hoopgevend zijn literatuurbeschrijvingen (geen onderzoek) naar beta-blokkers.
Blokkades: chemisch/thermische blokkade sympathicus of sympathectomie, dan wel RIS-blokkade: Regionale blokkade (gericht op blokkeren zenuwen arm/been) Guanethidine(Ismelin) en Reserpine geïnjecteerd, arm/been afgebonden (hoge concentratie van middel ter plaatse en minder bijwerking (duizeligheid) omdat niet verspreidt).
5 onderzoeken: middelen niet effectiever dan nepmiddel.
Injecteren van lokaal verdovende middelen (Bupivacaine(Marcaine) rechtstreeks in zenuwknoop. Geen onderzoek bekend.
Magnesiumsulfaat of Baclofen (Lioresal) bij krampen.
Hyperbare zuurstof: chronische ulcus door instabiele epidermis.
B. PIJNBESTRIJDING
Hoewel de pijnwegen bij PD niet volledig ontrafeld zijn, weten we toch wel dat de pijn bij PD slecht antwoordt op gebruikelijke pijnmedicamenten. Bij PD is in elk geval het sympatisch zenuwstelsel betrokken (op hol geslagen). De pijn bij PD is niet duidelijk te lokaliseren en dat geeft ook de problemen bij pijnbestrijding. Door continue pijn worden de cellen van de "telefooncentrale" in het ruggemerg overgevoelig en gaan de binnengekomen pijnprikkels versterken. Pijn in eerste fase door ontsteking, later door beschadiging zenuw-uiteinden. Pijn in chronische fase berust mede op myeline-schade en verhoogde gevoeligheid van receptoren; is meer van neurologische aard. Niets te doen aan pseudoparese/paralyse of contractuur.
STAPPENPLAN PIJNBESTRIJDING
NSAID (tevens ontstekingsremmer, zoals Diclofenac en Buprenorfine), daarna sterker middel, soms combinatie met antidepressiva en anti-epileptica (pijndempend), epiduraal catheter, TENS-apparaat, zonodig morfine.
Blokkades: Als geen reactie op medicijnen: uitschakelen deel sympatisch zenuwstelsel(sympathicus of RIS-blokkade) om doorbloeding te verbeteren. Als ook dit niet helpt, geen alternatief beschikbaar.
TENS: (Transcutane Electrische Nerve stimulation) onbegrepen waarom dit niet bij alle patiënten werkt.
Chronische pijn verminderen door bepaalde zenuwbanen elektrisch te prikkelen. Bij PD milde langdurige prikkeling.
Nadeel: huidirritatie.
Neuraaltherapie (procaïne-injectie): kan goed helpen als het juist in een "triggerpoint" is.
Triggerpointoperatie onder bescherming Mannitol en zonder bloedleegte toepassen.
Electroshock: niet alleen de depressiviteit verdween ook de PD
C. FYSIOTHERAPIE
Omdat het ziektebeeld niet eenduidig is, heeft elke patiënt een andere behandeling nodig. Overbelasting in dagelijkse aktiviteiten of therapie kan ook bij lichte vorm dysregulatie leiden tot verergering. Zuurstoftekort zorgt voor pijn; inspanning verbruikt zuurstof (hypoxie) daarom toename pijn bij belasting. Oefenen moet binnen de bewegings- en pijngrens blijven. Ondanks optimale samenwerking en behandeling komt het toch voor, dat het proces ontspoort. Waarom dit gebeurt, is nog steeds een raadsel. PD patiënten hebben geringe belastbaarheid, belasting bekijken in relatie tot totale dagactiviteit.
Bindweefselmassage: techniek waarbij men een gebied (vaak deel rug) behandelt, dat correspondeert met het te beïnvloeden deel. Hierdoor effect van verbetering doorbloeding en pijnvermindering.
D. AMPUTATIE
Kan amputatie oplossing bieden voor late complicaties van PD?
Indicatie: 5 x pijn, 15 x verbetering restfunctie arm/been, 14 x niet behandelbare infecties.
Pijn: kans op afname even groot als toename
fantoompijn in stomp
Verbetering: 9 positief, subjectief beleefd patiënt
Infectie: 70% infectie verdwenen
Niveau: teen/vinger minder succesvol dan hoger niveau
amputatie op symptoomvrij niveau
Recidive: 28 x opnieuw PD in stomp en 17x PD in ander lid
Prothese: overgrote meerderheid niet mogelijk (pijn stomp, spierzwakte, slechte huid, terugkeer PD)
Niet meer verwachten, dat amputatie PD zal terugdringen terwijl indicatie pijnbestrijding helemaal niet succesvol was.
3. OORZAAK EN ONDERZOEK
A. OORZAAK
- abnormale ontstekingsreactie
- abnormale reflex sympatisch zenuwstelsel
Prof. Goris: PD patiënten reageren onvoldoende op (zeker in buitenland) gangbare sympathicus blokkade, dus niet zo zeer zenuwstelsel als wel ontsteking. Bovendien aangetoond bloedvatwand meer doorlaat dan normaal (=ontsteking) tevens verklaring oedeem. Dus PD regionaal ontstekingsproces. Een overdreven ontstekingsreactie op letsel. Sympatische en andere neurologische stoornissen treden vaak op maar kunnen het ontstaan niet verklaren. Er moet een bepaalde voorbeschikking bestaan; voor zover bekend niet erfelijk.
B. ENKELE ONDERZOEKEN
Lagere incidentie van PD bij polsfracturen na profylactische toediening van vitamine C.
Juli 95 -aug.97, 123 patiënten met polsbreuk, getest inname gedurende 50 dagen 500mg vitamine C-capsule per dag in relatie tot ontwikkeling van PD. (Zollinger e.a.)
Het onderzoek geeft geen verklaring voor farmacodynamische mechanisme noch voor scavengertheorie.
Vitamine C lijkt een effectief middel bij de preventie van PD bij polsfracturen. Mogelijk is deze profylactische methode ook werkzaam bij preventie ontwikkeling PD na andere letsels. Werkingsmechanisme, dosering en gebruik van vitamine C ook in relatie tot andere letsels vraagt verder onderzoek.
Onderzoek genetische factoren bij PD; Radboudziekenhuis Nijmegen; primair koude vorm + therapieresistente vorm lijken geassocieerd met genetisch kenmerk HLA DR6 (belangrijk bij immuniteit/afweer); de primair warme vorm en PD in meerdere extremiteiten lijken geassocieerd met kenmerk TNF2 (invloed bij ontstekingsreacties). Associaties ondersteunen hypothese genetische basis bij ontwikkelen PD, echter niet mogelijk om op basis hiervan te spreken van erfelijk overdraagbare ziekte.
2004 proefschrift dr. F.J.P.Huygen: bewijs biochemische oorzaak CRPS, sprake van een neurogene ontsteking (verhoogde aanwezigheid van Il-6,TNF alpha in weefselvocht via kunstmatige blaren in huid); tevens verhoogde aanwezigheid tryptase (bewijs voor mestcelaktiviteit); geen correlatie Il-6, TNF alpha en tryptase, meer cellen moeten dus betrokken zij bij afgifte van deze ontstekingsstoffen. Klinische verbetering bij 2 patiënten behandeld bij anti-TNF (eerder al succesvol bij Crohn en reumatoïde artritis). In april 2008 is onderzoek anti-TNF behandeling afgerond.
Enkele thans lopende onderzoeken:
PBC Erasmus MC Rotterdam (dr. F.Huygen e.a.), diverse onderzoeken naar ontstaan en behandeling PD. O.a. behandeling met Infliximab (biological, bekend van reumabehandeling) bij patiënten met acute warme PD aan 1 ledemaat. Tevens onderzoek (dr. A. Beerthuizen, dr. F. Huygen e.a.) naar ontstaan en in stand houden PD bij 550 patiënten met gebroken enkel/pols, vragenlijst over functioneren, doornemen IASP EN Bruehlcriteria diagnose PD bij gipsverwijdering, bij PD verdenking doorverwijzing naar PBC en 3 tot 12 maanden daarna telefonisch vragenlijst + eventuele doorverwijzing. Ook onderzoek (dr. F. Huygen e.a.) naar verbetering weefseldoorbloeding (en symptoomvermindering) door nieuw medicijn 10 weken, ondersteund door intensieve fysio; betreft onbehandelbare chronische koude vorm.
Het onderzoek in het Erasmus MC richt zich vooral op afferente mechanismen (bv.ontsteking) en bepleit niet de symptomen te behandelen maar het mechanisme (Dr. F.J.P.M. Huygen, anesthesioloog Erasmus MC Rotterdam).
Onderzoek (grootschalig en diverse aspecten PD) dr. J.J. van Hilten (Leiden).In het kader van het TREND (Trauma Related Neuronal Dysfunction) verricht een consortium van Nederlandse universiteiten gezamenlijk onderzoek naar diverse aspecten PD.
Vijf onderzoekslijnen worden gevolgd: epidemiologie, meetinstrumenten, effectstudies, biomarkers en genetica.
Effectstudies: o.a. onderzoek werkzaamheid 8 geneesmiddelen (remmen pijn, ontsteking, verbeteren doorbloeding), herstel zenuwfunctie bij chronische pijn en krampstanden.
Biomarkers: o.a. onderzoek of bepaalde lichaamsstoffen (zoals eiwitten) bij patiënten in andere hoeveelheden voorkomen. Aandoeningen kunnen leiden tot verstoring evenwicht allerlei lichaamsprocessen met mogelijke verandering verhouding eiwitten en bepaalde ontstekingsfactoren.
Onderzoeken naar effectiviteit S(+)-Ketamine op pijn bij crps type 1 (o.a. 5 dagen 24 uur toediening per infuus) door Afd. Anesthesiologie Leids Universitair Medisch Centrum (LUMC), drs. M.J. Sigtermans, arts-onderzoeker.
Onderzoek naar effect intrathecaal methylprednisolon op symptomen PD (vakgr.neurologie LUMC, drs. A.A. van der Plas, neuroloog i.o. en klinisch onderzoeker). Aanwijzingen dat PD symptomen worden veroorzaakt door ontregeling zenuwbanen ruggenmerg, waarbij ontstekingsreactie mogelijk belangrijke rol speelt. Om ontstekingsremmer zo dicht mogelijk op plaats bestemming te krijgen wordt het via ruggenprik onder in rug gespoten.
Inmiddels in toenemende mate aanwijzingen, dat bij 1e ontstekingsfase zowel betrokkenheid is van bepaalde vezels als immuunsysteem van de huid. Er zijn steeds meer aanwijzingen, dat een uit de hand gelopen ontstekingsreactie een rol speelt. LUMC wil om dit nader te onderzoeken nagaan of een huidtest meer informatie kan geven. (van Hilten, Marinus en Salm, neurologie LUMC).
UMC St.Radboud (Nijmegen) 1-1-2009 2jarig onderzoek behandeling crps1; controlegroep volgens behandeling richtlijn en behandelgroep volgens experimentele PEPT protocol (Pain Exposure Physical Therapy) waarbij de functie en niet de pijn centraal staat. (afd. Heelkunde, Revalidatie en pijnbehandelcentrum UMC St. Radboud)
Dit is ter beeldvorming een niet-limitatieve opsomming
C. ANALYSE ONDERZOEKSRESULTAAT
Grof gezegd kun je zeggen, dat het onderzoek tot nu toe vrij marginaal en experimenteel is geweest.
Er is tot nu toe sprake van:
o afbakening (wat is PD, diagnoserichtlijnen, symptoombeschrijving etc.),
o een indicatie van een ontstekingsproces
o experimentele behandelmethoden gericht op symptoombehandeling
o ontbreken behandeling (medicatie of anders) die (bij alle patiënten) werkt
Er is na 15 jaar onderzoek nog steeds:
geen antwoord op de meest basale vragen (zie sub 4)
geen compleet inzicht in het totale proces (verloop)
geen fundamenteel inzicht in oorzaak en behandeling
geen adequaat medisch optreden ter preventie van optreden PD
geen adequaat medisch optreden ter voorkoming chronische PD en ernstige invaliditeit
geen adequate symptoombestrijding (o.a. pijn)
Veel onduidelijkheid , oorzaak begrijpt niemand, verloop onvoorspelbaar, niet altijd goed behandelbaar en geen overeenstemming over de beste handelwijze. Zo'n 8000 patiënten in Nederland per jaar, ca. 80% geneest bijna helemaal, 20% niet en een deel daarvan raakt ernstig blijvend invalide.
Positief is natuurlijk het feit, dat de afgelopen jaren in Nederland diverse academische proefschriften over PD zijn verschenen en in alle academische ziekenhuizen PD onderzoeken lopen. Er is helaas nog steeds sprake van een richtingenstrijd; enerzijds zij die primair denken aan een ontstekingsproces en anderzijds degene die vooral denken aan het zenuwstelsel.
Van belang is tevens dat sinds september 2006 de EBRO Richtlijn CRPS type 1 een feit is (evidence based medicine) De richtlijn is een document met wetenschappelijk onderbouwde en breed gedragen inzichten en aanbevelingen (o.a. nieuw inzicht m.b.t. Mannitol infuus en zo vroeg mogelijk oefenen functieherstel). Het is de vraag in hoeverre de richtlijn voor crps-1 daadwerkelijk zal leiden tot een verbetering. De richtlijn bevat oneindig veel slagen om de arm (nader onderzoek nodig etc.) en bergt het risico in zich, dat ten onrechte wordt uitgegaan van het nu reeds bestaan van effectieve behandelmogelijkheden voor crps met alle verschijningsvormen in alle stadia. De richtlijn is in feite niet meer dan een weergave van huidige inzichten en wetenschappelijk onderzoek. Ofwel er is veel onderzoek geweest en gaande en er zal nog veel meer onderzoek nodig zijn voordat sprake is van effectieve behandeling van alle crps-patiënten. Tot die tijd is de richtlijn niet meer dan een mogelijke richting van behandeling voor wellicht sommige patiënten.
Natuurlijk zijn eerste onderzoeksstappen zoals afbakening, vastleggen van patiëntgegevens, van weefselonderzoek en van ontstekingsproces belangrijk. Vanzelfsprekend speelt toevallige medicatie-ontdekking of experimentele behandeling soms een belangrijke rol.
Het lijkt erop, dat het onderzoek te lang in deze fase blijft steken. De realiteit leert, dat we vaak niet meer kunnen dan (effectieve) symptoombehandeling.
Om tot een andere - meer fundamentele - onderzoeksaanpak van PD te komen, staan in het volgende hoofdstuk enkele suggesties voor (richting van) onderzoek.
Om deze suggesties op zijn merites te kunnen beoordelen is het nodig om hiernaar te kijken met een onorthodoxe en niet supergespecialiseerde blik.
Dit is lastig maar wel nodig als je al 15 jaar zonder sprekend resultaat een ingrijpend ingewikkeld probleem als PD probeert op te lossen.
4. SUGGESTIES (RICHTING VAN) ONDERZOEK PD
UITGANGSPUNTEN
- Probeer niet alleen te denken in ziektebeelden/symptomen
- Kijk bij complex beeld als PD verder dan eigen vakgebied en werk multidisciplinair
- Houd basale vragen continu in het vizier (waarom krijgt de één wel PD, de ander niet, waarom krijg je pas op een bepaalde leeftijd PD en niet eerder etc.)
SUGGESTIES VOOR ONDERZOEK
A. START SNEL ONDERZOEK NAAR MISSEN DIAGNOSE PD
Er moet helaas worden geconstateerd, dat er nog steeds sprake is van missen of te laat stellen van de PD-diagnose en dus onnodig optredende invaliditeit. Bij PD is namelijk duidelijk, dat behandeling alleen echt effect sorteert indien deze zeer snel wordt toegepast.
WAAROM WORDT PD-DIAGNOSE NOG STEEDS GEMIST?
-Teveel verschillende specialismen waar patiënt voor intake kan binnenkomen?
-Te rigide volgen richtlijnen i.p.v. IN GEVAL VAN TWIJFEL ALTIJD BEHANDELEN ALSOF HET PD IS?
-Onvoldoende voorlichting en dus onbekendheid met PD, diagnose,behandeling etc.?
-Ontbreken eenduidig pathofysiologisch mechanisme en discriminatoire diagnostische test? (PD is echt niet uniek hierin)
-teveel vormen/gradaties waarin PD voorkomt?
B. START ONDERZOEK PREVENTIE PD
Na de ontdekking (95-97) van profylactische toediening vitamine C bij polsbreuken weinig nieuws te melden qua preventie.
Aandachtspunten
-Lokale en algehele anaesthesie ter preventie opbouw “pijngeheugen”; welke rol bij PD, in hoeverre zenuwbeschadiging + blijvend automatisch ernstig pijnsignaal.
-Gipsgebruik en afknelling na zwelling, snelle reactie en doosgips e.d.
-Missen van diagnose PD en te late diagnose
C. START ONDERZOEK INVENTARISATIE ALLE GEGEVENS PD-PATIENTEN + MULTIDISICIPLINAIRE ANALYSE
Chronische patiënten zijn vaak uit beeld geraakt (omdat er geen behandeling is en specialist contact met hen soms te confronterend vindt) Juist deze groep is mede nodig voor juist beeld rond PD; de laatste tijd weten onderzoekers gelukkig deze groep weer te vinden niet alleen voor research maar ook voor behandelpogingen.
Door inventarisatie een beter beeld PD-vormen (koud/warm) en PD-gradaties, anderzijds wellicht common factor.
Waarom reageert de ene patiënt wel op een bepaalde behandeling en andere niet. Waarom geneest ene patiënt wel en raakt ander blijvend ernstig invalide?
PD is complexe aandoening waarmee verschillende specialismen te maken hebben (chirurg, orthopedisch chirurg, neuroloog, anaesthesioloog etc.).
Er zijn meer complexe aandoeningen (Crohn, Lyme etc.), maar ook letsel na groot trauma. Soms leidt dit tot meer multidisciplinaire aanpak bij behandeling en onderzoek.
Maak met multidisciplinair team specifieke vergelijkende analyse genezen/chronische PD-ers.
D. START ONDERZOEK PD/AUTO-IMMUUN-SYSTEEM/TRAUMA
Gezien overeenkomsten met auto-immuun-systeem gerelateerde aandoeningen, lijkt aansluiting bij dit onderzoek zinvol. Reuma, MS, allergische reacties lijken vergelijkbare symptomen en mechanismen te kennen. Sluimerende virussen in bv. zenuwuiteinden lijken in meer situaties geactiveerd te worden na een trauma of een andere trigger. De ontstekingsreactie van het lichaam na een trauma is eerst normaal en ontspoort daarna bij PD. Is extreme littekenvorming vergelijkbaar proces? Komt grote impact op hele lichaam vaker bij trauma voor? De stoffen die een bloeduitstorting in het lichaam opruimen, kunnen soms ook ander weefsel aantasten (bv. pezen)
5. REACTIES OP DEZE PUBLIKATIE
Gebleken is, dat:
-dit handzame PD-overzicht in een behoefte voorziet bij o.a. studenten, onderzoekers en artsen
-gedane suggesties soms in praktijk al als uitgangspunt worden genomen, zowel bij onderzoek als behandeling
-sprake is van verschillende behandeling, van verschillend optreden bij twijfel (diagnoserichtlijn)en van nog steeds missen van de diagnose PD
-info aan patiënt te wensen overlaat
-(openbare) gedachtenwisseling tussen PD-specialisten zinvol lijkt
6. LITERATUUR, LEZINGEN, PUBLICATIES, ONDERZOEK
A.T.P.M. Claassen, P.W.Dielissen
Retrospectief Onderzoek Amputaties bij PD Patiënten (34) Radboud Ziekenhuis Nijmegen 1992
Uitzending NCRV Plein Publiek 12-11-1993
Drs. Bal, Anaesthesioloog Catharina ziekenhuis Eindhoven 1993
Drs. M. Abspoel en Prof. dr. R.A.B.Oostendorp
Fysiotherapie bij sympathische Reflexdystrofie 1994
Drs. Jack, Anaesthesist Koningin Beatrix Ziekenhuis Winterswijk 19-9-1994 in Doetinchem.
Dr. J.J. Petit, Chirurg Zeewegziekenhuis IJmuiden artikel 1994 Medisch Journaal Kennemer Gasthuis PD wat moet je ermee
dr. P.H.J.M. Veldman, Chirurg Radboud ziekenhuis Nijmegen 27-1-1995
Dr. R.J. Stolker, pijnteam Catharina ziekenhuis Eindhoven 5-4-1995
Prof. dr. Zuurmond, Anaesthesioloog VU Amsterdam 7-11-95
J. Oosterhof, Fysiotherapeut pijnteam Radboud ziekenhuis Nijmegen 30-11-96 in Zwolle
Dr. J. Petit, algemeen Chirurg Zeewegziekenhuis Haarlem/IJmuiden 14-10-96.
Dr. J.A.M. Reijnen, Chirurg 2-4-1996
Dr. P.H.J.M. Veldman, Chirurg St. Joseph ziekenhuis Veldhoven 20-3-1996.
Dr. van Oss, Anaesthesioloog ziekenhuis Rijnstate in Arnhem 3-11-1997
Voorlichtingsfolder Patiëntenvereniging
Dr. van Hegelsom, Anaesthesioloog Ziekenhuis Centrum Apeldoorn
Faculteit Farmacie Universiteit Utrecht: PD: feiten en fabels over de behandeling.
Pijncongres voor behandelaar en patiënt d.d. 26-11-99 (NVBP en SWVP)
Dr. A. Moesker, Refaja ziekenhuis Stadskanaal, CRPS, formerly called sympatic dystrophy, treatment with ketanserin and carnitine, 19-04-2000
Ch. J. de Vecht, Behandeling van PD, Nederlands Tijdschrift voor Geneeskunde 19-8-2000
P.E. Zollinger, W.E.Tuinebreijer, R.W.Kreis en R.S.Breederveld, Lagere indicatie van PD bij polsfracturen na profylactische toediening van vitamine C, NTv G 19-8-2000
M.A. Kemler, G.A.M. Barendse, M. van Kleef, F.A.J.M. van den Wildenberg en W.E.J. Weber, Vermindering van pijn bij patiënten met PD door implantatie van een elektrisch ruggenmergstimulatiesysteem, NTvG 19-8-2000
Dr. J.J. van Hilten, neuroloog. Medicamenteuze behandeling (Baclofen) van dystonie bij PD en studie naar erfelijke factoren bij PD; 12-2000 maandblad Cicero LUMC
Dr. R.S.G.M. Perez Complex Regional Pain Syndrome type I: a randomized controlled study into the effects of two free radical scavengers; academisch proefschrift 2001
Drs. M. Vaneker, Dr. L.van der Laan, Dr. W.A. Allebes, Prof.Dr. R. J.A. Goris universitair medisch centrum St. Radboud Nijmegen afd. Heelkunde/afd. Bloedtransfusie en Transplantatie Immuno- logie : onderzoek genetische factoren bij PD 9-2002
Prof. dr. R. Baron, neuroloog (Dld) RSD and the sympathetic system, 14-11-2003
Prof. dr. em. R.J.A. Goris, chirurg Nijmegen, RSD and inflammation, 14-11-2003
Dr. F. Birklein,neuroloog (Dld), Neurogenic inflammation in RSD, 14-11-2003
A.A. Le Bel M.D.,RSD in childhood, 14-11-2003
Dr. W.A. Allebes,transplantatie-immunoloog Nijmegen, Is er een genetische aanleg voor het optreden van PD?, 14-11-2003
Drs. F.J.P.M. Huygen, anesthesioloog Rotterdam, PD en lokale mediatoren van ontsteking, 14-11-2003
Dr. R.S.G.M. Perez, fysiotherapeut Amsterdam, behandeling met scavengers bij CRPS type 1, 14-11-2003
Dr. J.J. van Hilten, neuroloog Leiden, Dystonie bij PD; pathofysiologische en behandelingsaspecten, 14-11-2003
Prof. Dr. M. van Kleef, anesthesioloog Maastricht,De behandeling van pijn bij PD d.m.v. ruggenmerg stimulatie, 14-11-2003
E.C. Covington, M.D., Psychological Issues in RSD: Facts en Fallacies, 14-11-2003
Dr. P.H.J.M. Veldman, chirurg Heerenveen, nieuwe inzichten in PD, 15-11-2003
Dr. F.J.P. Huygen, anaesthesioloog Erasmus Medisch Centrum Rotterdam: Neuroimmune Alterations in the CRPS, juli 2004
Academische Proefschriften (Nederland)
Complex Regional Pain Syndrome Type I
A randomized controlled study into the effects of two radical scavengers and evalutation of measurement instruments. Dr. R.S.G.M. Perez, Vrije Universiteit Amsterdam, 2002.
Reflex Sympathetic Dystrophy Clinical, pathophysiological and etiological aspects Dr. W.J.T. van de Beek, Universiteit Leiden, 2001.
Complex Regional Pain Syndrome I A study on pain and motor impairments Dr. G.M. Ribbers, Erasmus Universiteit Rotterdam, 2001.
Spinal cord stimulation for chronic reflex sympathetic dystrophy Dr. M.A. Kemler, Universiteit Maastricht, 2000.
Complex Regional Painsyndrome: voorheen genoemd sympatische reflex dystrofie de behandeling met ketanserin en carnitine Dr. A. Moesker, Erasmus Universiteit Rotterdam, 2000.
Reflex Sympathetic Dystrophy:development of measurement instruments and outcome of a randomised controlled clinical study on physiotherapy and occupational therapy Dr. H.M. Oerlemans, Katholieke Universiteit Nijmegen, 1999. index
Pathophysiological mechanisms of Reflex Sympathetic Dystrophy A clinical and experimental study
Dr. L. van der Laan, Katholieke Universiteit Nijmegen, 1999.
Reflex Sympathetic Dystrophy A study in the perspective of rehabilitation medicine Dr. J.H.B. Geertzen, Rijksuniversiteit Groningen, 1998.
RSD, a clinical and experimental study Dr. H. Kurvers, Universiteit Maastricht, 1997
Clinical Aspects of Sympathetic Dystrophy Dr. P.H.J.M. Veldman, Katholieke Universiteit Nijmegen, 1995.
Post-traumatische Dystrofie Dr. J. Bonnet, Leiden 1953
Dr. F.J.P. Huygen, anaesthesioloog Erasmus Medisch Centrum Rotterdam: Neuroimmune Alterations in the CRPS, juli 2004
3e World Congres World Institute of Pain 2004 Barcelona
Hr. A.C. van Vusse, universiteit Maastricht, proefschrift over posttraumatische dystrofie A CRPS TRYPTYCH, studies on diagnosis, pathogenesis and treatment of the Complex Regional Painsyndrome 30 september 2004
2003 onderzoek anesthesiologie/pijnkenniscentrum UMC St. Radboud Nijmegen naar verandering werking centraal zenuwstelsel dmv pijndrempelmetingen, drs. M. Vaneker, dr. O.H.G. Wilder-Smith, drs. P. Schrombces, drs. I. de Man-Hermsen, dr. H.M. Oerlemans
2004/2005 Pilot onderzoek zuurstofgebruik en doorbloeding PD-arm Paramedisch Onderzoek UMC St. Radboud Nijmegen, dr. Margreet Oerlemans, drs. Jaap Brunnekreef
2004 retrospectief statusonderzoek 1-1-99/1-1-2003 Kinderen en PD drs. E.C.T.H. Tan e.a. UMC Radboud Nijmegen
juni 2006; nieuwsbrief TREND consortium over diverse onderzoeken
13-05-06: lezing Dr. P.H.J.M. Veldman over CBO richtlijn PD
13-05-06: lezing Dr. R.S.G.M. Perez over TREND onderzoek posttraumatische dystrofie
13-05-06: lezing hr. J. Groeneweg over thermografie: zichtbaar bewijs van PD
11-12-07: drs. W. Kleibeuker (UMC Utrecht) onderzoek naar overgevoeligheid voor pijnprikkels (zoals PD) (interleukine 1β speelt belangrijke rol bij verlagen GRK2 in ruggenmerg en dus bij verhoogde gevoeligheid voor pijn
2007:resultaten onderzoek naar lange termijn gevolgen PD met behulp van functionele MRI (UMC St Radboud Vis, Vaneker e.a.)
2008:resultaten onderzoek doorbloeding bij patiënten met langdurige PD (UMC St Radboud (Brunnikdreef,Oerlemans, Oostendorp)
2008:Colins e.a.Trauma Related Neuronal Dysfunction Symptoms Inventory
2008: Wesseldijk e.a.Increased Plasma Serotonin in crps type 1
2008: Wesseldijk e.a. Tumor necrosis factor-α en Interleukin-6 are not correlated with the characteristics of crps type 1(66 patients)
2008: Schouten e.a.) NMClab, a model tot assess the contributions of muscle visco-elasticity and afferent feedback tot joint dynamics
2008: Wesseldijk e.a. plasma glutamate, glycine and arginine levels in crps type 1
2008 Moseley e.a.; effect of motor imagery on pain and swelling in people with chronic arm pain
16-04-08:dr.F.J.P.Huygen, Anesthesioloog Erasmus Medisch Centrum Rotterdam: Posttraumatische dystrofie, een mysterie in ontrafeling
2008 onderzoek LUMC Leiden inzake werking glycine bij patiënten met dystrofie en dystonie (verkramping) door operatieve plaatsing pompje in buikholte verbonden met ruggenvocht
nov. 2008 Dr. M.Vrolijk-Mos, epidemioloog Erasmus MC Rotterdam proefschrift: In search for the Etiology of the Complex Regional Pain Syndrome
21 nov. 2008 Congres PD vereniging (Dr. M. Vrolijk-de Mos, T.J. Coderre, Dr.F.J.P.M. Huygen, prof.dr. J.J.van Hilten, Dr.R.T.M.van Dongen, R.N.Harden, prof.dr. J.W.S.Vlaeyen, dr. H.van de Meent)



































































































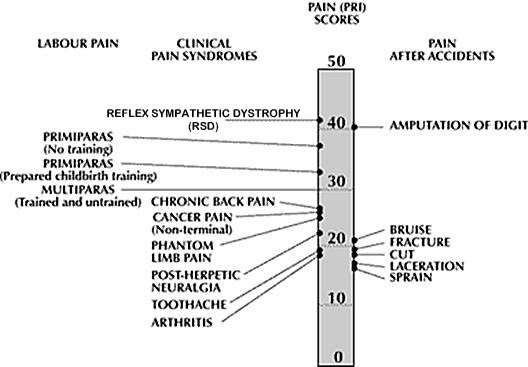
















Geen opmerkingen:
Een reactie posten